© IMBA/M. Lancaster/p-a/dpa
Miniatur-Gehirne aus Stammzellen: Herr, lass Hirn wachsen
Gewebezüchter können inzwischen kleine Gehirn-Organoide in der Petrischale züchten. Das optimiert die Suche nach Arzneimitteln – und wirft ethische Fragen auf.
Stand:
„Brauche ich heute eine Mütze?“ Es ist eine einfache, womöglich nicht einmal laut ausgesprochene Frage. Und doch löst sie im Gehirn ein Feuerwerk an elektrischen Signalen zwischen Nervenzellen und chemischen Reaktionen aus. In Sekundenbruchteilen werden Szenarien durchgespielt: Für die Mütze sprechen die ansonsten kalten Ohren, dagegen die zerzausten Haare. Aber lohnt sich eine Mütze überhaupt für den kurzen Weg? Was sagt der Wetterbericht? Bilder und Erinnerungen, Informationen aus dem Lang- und Kurzzeitgedächtnis, all das wird abgerufen, abgeschätzt, bewertet – und schließlich entschieden: Für die rote Pudelmütze.
Schwieriger Blick ins Denkorgan
Aber was, wenn das Gehirn nicht so funktioniert, wie es soll? Wenn die Mützenentscheidung unlösbar oder zur Manie wird? Um Medikamente und Therapien für psychische oder andere Hirnerkrankungen zu entwickeln, ist es wichtig, das Denkorgan zu durchschauen. Doch das ist gar nicht so einfach. Schließlich können Forscher sich die inneren Strukturen eines menschlichen Gehirns erst dann genau ansehen, wenn der Mensch gestorben ist. Bildgebende Verfahren wie die funktionelle Magnetresonanztomografie (fMRT) erlauben zwar einen Einblick in lebende Gehirne, ohne Patienten zu schaden. Aber die Einsichten sind begrenzt, zumal dabei nicht die Nervenzellen selbst, sondern ihr Nährstoffverbrauch beim Denken gemessen wird. Auch der Blick in die dem Menschen ähnlichen Gehirne von Mäusen, Ratten und anderen Versuchstieren hat Grenzen. Viele „typisch menschliche“ Erkrankungen – etwa Schizophrenie oder Psychosen – lassen sich in Tieren weder gut nachstellen noch nachvollziehen. Das ist vermutlich auch einer der Gründe, warum vielversprechende Medikamente bei Patienten nicht, kaum oder anders wirken, obwohl sie in Tierversuchen gut funktionierten. Viele Pharmafirmen haben die Suche nach Wirkstoffen gegen Demenz oder andere Hirnerkrankungen daher aufgegeben.
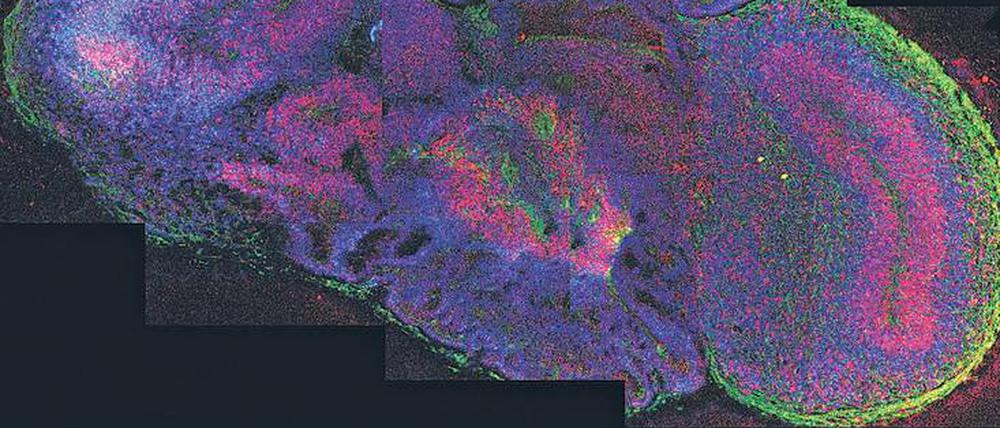
Organoide - Laborversionen menschlicher Organe
Eine neue Möglichkeit, Einblick in die Funktionen – und Fehlfunktionen – des menschlichen Gehirns zu bekommen, sind Organoide: aus menschlichen Stammzellen herangezüchtete dreidimensionale Gebilde aus Hirn-Gewebe. „Wir hoffen, dass die Organoid-Technologie unser Verständnis über Entwicklungsprozesse und Krankheiten des menschlichen Gehirns revolutionieren und helfen wird, neue Medikamente gegen Erkrankungen des menschlichen Gehirns zu finden“, sagt Julia Ladewig, Leiterin der Organoid-Forschung vom Hector Institut für Translationale Hirnforschung am Zentralinstitut für Seelische Gesundheit in Mannheim.
Tatsächlich hat sich die Organoid-Gewebezucht für die Erforschung vieler anderer Organe des Menschen bereits bewährt: Es gibt sowohl Leber-Organoide, als auch Miniatur-Ausgaben der Niere, der Netzhaut im Auge, als auch von Organen des Verdauungstraktes wie der Bauchspeicheldrüse. Vergangene Woche berichteten Forscher der Universität Cambridge in Großbritannien sogar über ein Organoid der Plazenta, der Versorgungsstruktur zwischen Mutter und Embryo – ein Organ, das sich, wie das Gehirn, sonst nur schwer „live“ erforschen lässt. Tatsächlich ist die Entwicklung dreidimensionaler Mini-Organe für die Forschung so wegweisend, dass die Fachzeitschrift „Nature Methods“ sie 2017 zur „Methode des Jahres“ wählte. Vor allem die Möglichkeit, Tausende von Wirkstoffen an den menschlichen Mini-Organen testen zu können und nicht mehr auf Tierversuche angewiesen zu sein, ist ein Fortschritt.
Können Hirn-Organoide ein menschliches Bewusstsein entwickeln?
So praktisch ein menschliches Miniatur-Gehirn in der Petrischale jedoch sein mag – etwa um die Interaktion von Nervenzellen untersuchen zu können, die bei Schizophrenie-Patienten im Verdacht stehen, die Krankheit auszulösen. Beim Denkorgan muss auch die ethische Dimension bedacht werden. Darauf weisen 17 führende Neurowissenschaftler selbst hin: Es müsse ethische Richtlinien für Experimente mit Hirnorganoiden geben, schreiben sie in einem Kommentar im Fachblatt „Nature“. Und zwar rasch. Noch seien Hirnorganoide nur Zellansammlungen, die nicht fühlen oder denken können. Doch es ist abzusehen, dass Weiterentwicklungen der Gewebezucht dazu führen werden, dass sie immer komplexer werden. Die Experten, darunter etwa der Genforscher George Church und der Neurowissenschaftler Steven Hyman, beide von der Harvard Universität, fragen sich daher, ob potentiell (selbst-)bewusste Zellhaufen ebenfalls Rechte zugestanden werden sollten, so wie menschlichen oder tierischen Versuchsobjekten.
„Wir glauben nicht, dass diese Forschung aufgrund dieser schwierigen Fragen gestoppt werden sollte. Aber um den Erfolg und die soziale Akzeptanz dieser Forschung langfristig zu gewährleisten, muss jetzt ein ethisches Gerüst erstellt werden, während die Ersatzhirne noch im frühen Stadium der Entwicklung sind.“ Letztendlich gehe es darum, zu klären, was akzeptabel oder nicht akzeptabel ist, bevor jemand in seinem Eifer einen Schritt zu weit geht. Dass solche Alleingänge einzelner Forscher durchaus vorkommen, zeigt nicht zuletzt das Beispiel des Chinesen He Jiankui, der wohl das Erbgut von Embryonen mit der Gen-Schere Crispr/Cas9 veränderte – obwohl internationale Forschungsorganisationen noch darüber diskutieren, ob ein Einsatz überhaupt sicher oder ethisch vertretbar ist.
Organoide sind noch nicht ausgereift
So jung wie die Gen-Scheren-Technik, so sehr ist auch die Organoid-Zucht noch in den Anfängen. „Organoide haben bisher weder Blutgefäße noch Immunzellen“, erklärt Julia Ladewig. „Daher versucht man, sie mit anderen Systemen zu kombinieren.“ Solange die Organoide nicht wie normale Gewebe von Blutgefäßen durchzogen und mit ausreichend Sauerstoff und anderen Nährstoffen versorgt werden können, bleiben die inneren Zellen des Gewebehaufens unterversorgt und sterben schnell ab – einer der Gründe, warum die Gebilde kaum größer als ein paar Milli- oder Zentimeter werden. Außerdem legt das Fehlen von Blut-, Immun- und anderen spezialisierten Zellen nahe, dass Hirnorganoide sich in bestimmten Situationen anders verhalten als das Vorbild-Organ.
Trotzdem liefert die Technik bereits jetzt wichtige Erkenntnisse. Ein Grund dafür ist, dass Organoide von den Forschern gezielt verändert werden können – etwa um die Entstehung von Hirntumoren besser zu verstehen. So setzte die Arbeitsgruppe von Inder Verma vom Salk Institute for Biological Studies im kalifornischen La Jolla kürzlich ein krebsförderndes Gen in einige Hirnzellen ein und zerstörte gleichzeitig ein tumorunterdrückendes Gen in deren Erbgut. Setzten die Forscher diese Zellen dann in ein Hirnorganoid ein, entwickelte sich binnen kürzester Zeit ein aggressiver Tumor – damit waren die Forscher erstmals „live“ bei der Entstehung von Krebs und dessen Ausbreitung dabei. Außerdem transplantierten Verma und Kollegen Krebszellen von Hirntumor-Patienten in die Organoide, um deren Verhalten studieren zu können – und so zukünftig womöglich die am besten passende Therapie auszuwählen, schreiben die Forscher im Fachblatt „Cell“ und loben das „Potenzial von Organoiden als Testplattform für menschliche Krebsformen und die Erforschung der Tumorentstehung“.
Stefanie Uhrig
- showPaywall:
- false
- isSubscriber:
- false
- isPaid: