
© mauritius images
Krebstherapie: Tumorbehandlung mit eigenen Abwehrkräften
Er entfesselt die Körperabwehr: Wie der Biologe James Allison die Tumortherapie revolutioniert.
Stand:
Die junge Frau war 26, als bei ihr schwarzer Hautkrebs, ein Melanom, festgestellt wurde. Der Tumor hatte bereits Absiedlungen, Metastasen, in der Lunge gebildet. Alle etablierten Therapien hatten versagt. Das war 2001, und die todkranke Frau überlegte, ins Hospiz zu gehen. Ihre statistische Überlebenszeit betrug nur noch Monate. Eher wie der sprichwörtliche Strohhalm erschien in dieser Situation eine neuartige Therapie mit Antikörpern, an deren Erprobung die Patientin teilnehmen konnte.
Und das Unerwartete geschah. Eine einzige Injektion mit dem Medikament genügte, um die Metastasen verschwinden zu lassen. Für immer. „Ein paar Jahre später zeigte sie mir Fotos von ihrem ersten Baby“, berichtet James Allison. Auf den texanischen Biologen, der am M.-D.-Anderson-Krebszentrum in Houston forscht, geht die Antikörper-Behandlung zurück.
Mehr als nur Einzelerfolge
Seit der Erfolg seiner Therapie unabweisbar ist, wird Allison, 66, mit Wissenschaftspreisen überhäuft. Am Wochenende wurde er in Frankfurt am Main mit dem Paul-Ehrlich- und Ludwig-Darmstaedter-Preis ausgezeichnet, gemeinsam mit seinem Kollegen Carl June von der Universität Pennsylvania, der eine Impfung gegen Krebs entwickelt hat.
Von untersetzter Statur, mit stoppeligem Bart und texanischem Slang wirkt Allison auf den ersten Blick nicht unbedingt wie ein strahlender Erneuerer der Krebsmedizin. Aber dieser Eindruck täuscht. Die von ihm begründete Therapie könnte sich als umso folgenreicher erweisen, weil sie den Tumor nicht direkt angeht, sondern stattdessen dem Immunsystem hilft, Krebs besser zu bekämpfen: eine Revolution durch die Hintertür.
„Es gibt viele Geschichten wie diese“, sagt Allison über die Frau mit dem Melanom. Dennoch, in der Wissenschaft zählt der einzelne Fall wenig. An das Wunderbare grenzende Heilungen hatten Krebstherapeuten bereits früher immer mal wieder hervorgerufen. Aber es blieben Anekdoten und Episoden, etwas, was die Medizin „Kasuistik“ nennt und was in der Wissenschaft nicht hoch im Kurs steht.
Jeder fünfte Patient auf Dauer geheilt
Allison weiß das natürlich, so sehr ihn die Einzelschicksale, über die er berichtet, auch am Herzen liegen. Deshalb ist das andere, über das er in jedem Vortrag spricht, der „Schwanz“. Das ist das nach rechts hinauslaufende Ende einer statistischen Überlebenskurve von Krebspatienten. Bei Patienten mit fortgeschrittenem Melanom fällt sie steil ab, um spätestens nach wenigen Jahren die X-Achse zu erreichen. Das bedeutet: null Überlebende.
© tsp/Schmidt
Ipilimumab, so heißt der von Allison entwickelte Wirkstoff, hat den „Schwanz“ weit über die Null-Linie gehoben. Jeder fünfte Patient mit fortgeschrittenem schwarzen Hautkrebs wird auf Dauer geheilt. Und das ist erst der Anfang. Fügt man einen ähnlichen Wirkstoff hinzu, lassen sich die Überlebensraten möglicherweise weiter steigern. Ipilimumab ist ein gentechnisch hergestellter Antikörper. Die sind so etwas wie „Lenkwaffen“ der Körperabwehr. Zielgenau heften sich die Y-förmigen Antikörper an Bestandteile von Eiweißmolekülen.
Schon Paul Ehrlich wollte die Körperabwehr gegen Krebs aktivieren
Die Idee, Krebs mithilfe des körpereigenen Immunsystems zu behandeln, ist alt. 1866 war dem Bonner Chirurgen Wilhelm Busch aufgefallen, dass eine Infektion bei einer Patientin dazu führte, dass sich ihr Krebs zurückbildete. Offenbar hatten mit Krankheitskeime die Körperabwehr aufgeweckt und dazu animiert, gegen den Tumor vorzugehen. Anfang des 20. Jahrhunderts spekulierte Paul Ehrlich, Begründer der Immunforschung, darüber, dass ständig neue Krebsnester im Körper entstehen, aber so gut wie immer von den Immunzellen beseitigt werden, bevor sie zum Problem werden.
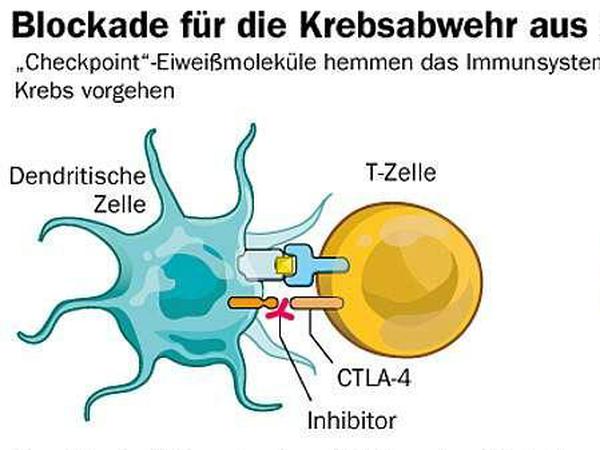
Eine Antenne namens CTLA-4 bremst die Abwehrreaktion
Krebszellen verraten sich durch Eiweißmoleküle auf ihrer Oberfläche. So war es eine naheliegende Idee, die Körperabwehr auf diese als Antigen bezeichneten Moleküle aufmerksam zu machen und eine Art Impfung gegen den Krebs zu beginnen. Doch die Versuche in den 1980er Jahren, gegen Tumoren zu impfen, schlugen fehl. „Man hatte Krebs-Antigene und dachte: Prima, lasst uns einen Impfstoff machen“, erinnert sich Allison. „Aber man wusste nicht genau, was da vor sich geht, und scheiterte.“
Erst jahrelange Forschung förderte Stück für Stück zutage, dass das Immunsystem sich in einem ausgeklügelten Gleichgewicht zwischen Hemmung und Anregung befindet. Ist es zu schläfrig, drohen gefährliche Infektionen. Ist es hyperaktiv, läuft der Körper selbst Gefahr, Opfer einer Attacke seiner Abwehrtruppen zu werden.
Allison entdeckte, wie wichtig bei der Kontrolle von Krebs ein Eiweiß namens CTLA-4 ist. Es ist ein molekularer Kontrollpunkt, ein Checkpoint. T-Zellen, die „Krieger des Immunsystems“, werden zunächst über die Krebsgefahr im Körper alarmiert. Dann jedoch bremst CTLA-4, das wie eine Antenne auf der Hülle der T-Zelle sitzt, die Abwehrreaktion.
Standardtherapie gegen schwarzen Hautkrebs
Zusammen mit der Firma Medarex entwickelte Allison in den späten 1990er Jahren einen Antikörper, der CTLA-4 blockierte – und so die Abwehrreaktion der T-Zellen gegen Krebs entfesselte. Der Rest ist schon fast Geschichte. Der Wirkstoff Ipilimumab, vermarktet als „Yervoy“, ist inzwischen Standardtherapie bei fortgeschrittenem schwarzen Hautkrebs. Und er wirkt auch bei anderen Krebsarten, etwa bei Tumoren in der Prostata, der Blase und der Niere. Die Erprobung ist längst nicht abgeschlossen.
Erfolg nur durch Grundlagenforschung
Inzwischen gibt es gegen einen weiteren Checkpoint namens PD-1 mit Nivolumab und Pembrolizumab zwei Antikörper-Medikamente, die auf dem gleichen Blockadeprinzip wie „Yervoy“ beruhen. Weil sie an anderen Stellen im Organismus wirken, können sie mit der CTLA-4-Blockade kombiniert werden. An weiteren Wirkstoffen gegen andere Checkpoints – je nach Zählung gibt es acht bis zehn dieser Kontrollpunkte – wird gearbeitet. Auch die Kombination mit anderen Krebstherapien erscheint aussichtsreich. Das Tor zur Zukunft der Tumorbehandlung steht weit offen.
„Ich wäre niemals erfolgreich gewesen, wenn mir jemand gesagt hätte: Finde einen Weg, um mit dem Immunsystem Krebs zu bekämpfen“, erinnert sich Allison. „Das war zunächst reine Grundlagenforschung, ich wollte einfach wissen, wie das Immunsystem funktioniert.“ Auf die Idee, mit der Checkpoint-Blockade Tumoren zu bekämpfen, kam Allison dann auch aufgrund seiner eigenen Lebensgeschichte. Seine Mutter und sein Bruder starben an Krebs. „Das war immer in meinem Hinterkopf“, sagt er. Er selbst hatte mit Prostatakrebs zu kämpfen.
Barbecue und Mundharmonika
Allison ist bei allem Erfolg bodenständig geblieben. Er schätzt ein gutes Barbecue und spielt Mundharmonika in einer Band namens „The Checkpoints“, naturgemäß sind die anderen Bandmitglieder ebenfalls Immunforscher.
Vieles spricht dafür, dass die Immuntherapie mit Checkpoint-Blockade die Tumorbehandlung tiefgreifend verändern wird. Vorausgesetzt, die Therapie wird erschwinglich. Noch sind die Medikamente extrem teuer. „Der Preis muss sinken“, sagt Allison. Diese Revolution darf nicht an den Kosten scheitern.
- showPaywall:
- false
- isSubscriber:
- false
- isPaid: