© mauritius images
Die Antibiotika-Krise, Teil 1: Attacke der multiresistenten Mikroben
Keime, die gegen alle Antibiotika gefeit sind, sind ein Albtraum für Mediziner. Doch manche Infektionen sind schon heute kaum noch behandelbar. Auch in Deutschland.
Stand:
Der Urlaub in der Türkei fand ein jähes Ende. Schwer krank wird der 74-Jährige am 11. Dezember 2014 nach Kiel ausgeflogen. Er kämpft tagelang auf der Intensivstation des Universitätsklinikums Schleswig-Holstein um sein Leben. Vergeblich. Er stirbt.
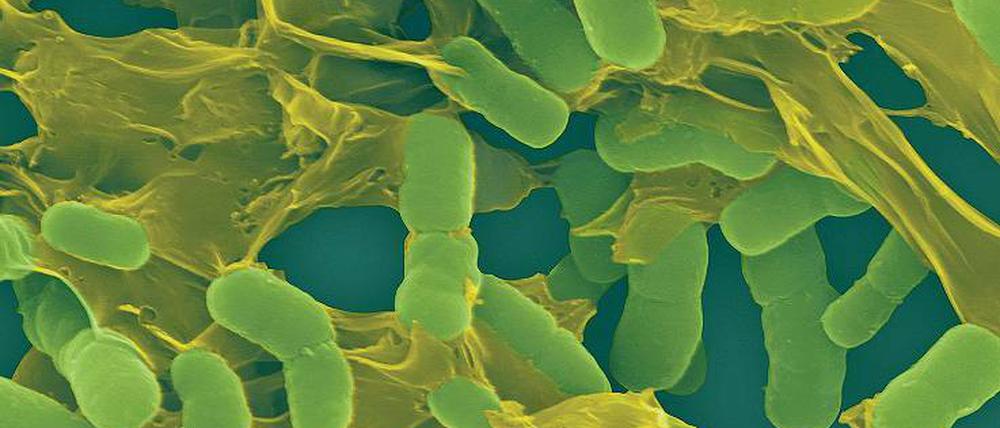
Das allein wäre Alltag, kein Stoff für Schlagzeilen. Aber der Mann brachte aus einem türkischen Krankenhaus einen blinden Passagier mit: Acinetobacter baumanii. Ein Keim, gegen den nur ein uraltes Antibiotikum hilft. Ende Januar muss die Uniklinik eingestehen, dass er auf der Intensivstation von Krankenbett zu Krankenbett getragen wurde. Bei 30 weiteren Patienten ist er auf der Haut oder im Darm zu finden, bei fünf gibt es Anzeichen für eine Infektion. Eine Analyse des Erbguts ergibt später, dass das Bakterium bald gänzlich unbehandelbar werden könnte.
Mikroben steuern seit zwei Milliarden Jahren die Kreisläufe des Lebens auf der Erde. Forscher haben gerade begonnen, ihre Vielfalt und ihre Funktionen zu verstehen. In ihrer Gesamtheit wiegen sie 100 Millionen Mal so viel wie die Weltbevölkerung. Der menschliche Körper ist für sie nicht mehr als eine Hülle. Auf jede unserer Zellen kommen zehn Keime, allein im Darm siedeln mehr als 4000 Arten. Der Mensch profitiert von seinen Mitbewohnern. Die Mikroben helfen unter anderem bei der Hirnentwicklung, sie unterstützen das Immunsystem und ermöglichen die Aufspaltung von Nährstoffen. Sie halten sich gegenseitig in Schach.
Antibiotika sind Wunderwaffen. Doch der Respekt vor ihnen war gering
Ein Beispiel dafür beobachtete der schottische Mikrobiologe Alexander Fleming im Jahr 1928 zufällig. Er wollte in seinem Labor Staphylokokken untersuchen, doch durch eine Verunreinigung machte sich in den Glasschalen Schimmel breit. Fleming stutzte: Rund um den Pilz konnte kein Bakterium mehr gedeihen. Der Schimmel produzierte eine Substanz, die unter dem Namen Penicillin in die Geschichte einging. Seit die ersten Antibiotika auf den Markt kamen, sind die Mittel nicht mehr aus der Medizin wegzudenken. Sie drängten nicht nur Krankheitserreger zurück, sondern bieten Geleitschutz bei Operationen und Krebstherapien, bei der Versorgung von Frühgeborenen und Organtransplantationen.
Der Respekt für diese Wunderwaffen war dennoch gering. Jahrzehntelang wurden sie sorglos verbraucht, für Mensch und Tier. Bis heute benötigt man nur in jedem zweiten Land ein Rezept, um Antibiotika zu kaufen. Trotz aller Aufklärungskampagnen glauben in Europa 40 Prozent der Menschen, Antibiotika würden gegen Erkältungsviren helfen. Hausärzte verordnen sie mitunter als Placebo. Viel zu oft werden die Mittel in Krankenhäusern nicht früh genug, dafür aber zu lange und zu ungezielt verwendet.
So wurde die Wirksamkeit jedes Antibiotikums innerhalb weniger Jahre geschwächt. „Es ist ein ungleicher Kampf zwischen Mensch und Mikrobe“, sagt Stefan Kaufmann, Direktor am Max-Planck-Institut für Infektionsbiologie in Berlin. Die Zahl vieler Bakterien verdoppele sich alle 20 bis 30 Minuten. So können sie Milliarden Nachkommen pro Tag produzieren. Auch wenn ein Antibiotikum die Mehrheit tötet, seien die Chancen groß, dass eine Variante dem Angriff ausweichen kann und überlebt. Evolution im Schnelldurchlauf. Gleichzeitig wurden seit etwa 30 Jahren keine neuen Antibiotikaklassen entdeckt.
Längst besiegt geglaubte Infektionskrankheiten wie Typhus und Tuberkulose kehren zurück
Längst besiegt geglaubte Leiden kehren zurück. Bakterien, die Typhus, Tuberkulose und Tripper auslösen, haben teilweise derart viele Resistenzmechanismen entwickelt, dass die Therapie von Jahr zu Jahr komplizierter wird. Auch Keime, die für den Menschen normalerweise harmlos sind, werden wehrhafter. Gelangen sie bei Immungeschwächten durch einen Schnitt, mit einem Katheter oder über Beatmungsschläuche ins Blut, in den Harntrakt oder in die Lunge, können sie sich dort unkontrolliert vermehren und zur Gefahr werden.
Acinetobacter baumanii ist solch ein Opportunist, der jede Schwäche ausnutzt. Die gegen drei oder vier Antibiotikaklassen resistente Variante des Umweltkeims gibt es so gut wie nie im Boden oder im Wasser. Dafür ist sie auf Intensivstationen in Südostasien und dem Nahen Osten weit verbreitet. Vor etwa zehn Jahren fiel sie erstmals in Feldlazaretten in Irak und Afghanistan auf. Die Wundinfektionen von Soldaten wollten nicht heilen.
Der Keim ist perfekt an das Überleben in Kliniken angepasst. Monatelang kann er auf Nachttischen und Stationstelefonen, an Monitoren und in Matratzen überleben. Er findet in jeder kleinsten Ritze Nährstoffe, Trockenheit macht ihm nichts aus. Solange sein Versteck – etwa eine defekte Stelle in einem Untersuchungsgerät – unentdeckt bleibt, kann der Keim neue Patienten besiedeln. „Er vereinigt die problematischen Eigenschaften, die wir von anderen multiresistenten Erregern kennen“, sagt Sören Gatermann vom Nationalen Referenzzentrum für gramnegative Krankenhauserreger an der Ruhr-Universität Bochum. „Er ist extrem widerstandsfähig und besonders schlecht behandelbar.“
Ärzte müssen auf uralte Mittel ausweichen - wenn sie noch wirken
Mehr als 50 Prozent der Acinetobacter baumanii-Proben, die bei Patienten in Süd- und Südosteuropa eine Infektion auslösten, reagierten nicht mehr auf Reserveantibiotika aus der Klasse der Carbapeneme, schreibt die europäische Seuchenschutzbehörde ECDC in ihrem jährlichen Resistenzbericht. Bei fünf Prozent hilft nicht einmal Colistin. Das Mittel wurde 50 Jahre lang kaum verwendet, weil es Nieren und Nerven schädigt. Ähnlich besorgniserregend ist die Lage bei der Bazille Klebsiella pneumoniae. „Wir kehren allmählich in eine Ära zurück, in der bakterielle Infektionen nicht behandelt werden konnten“, sagt ECDC-Direktor Marc Sprenger.
Dennoch gilt in Deutschland: Von bis zu 600 000 Krankenhausinfektionen pro Jahr werden gerade 30 000 durch multiresistente Bakterien verursacht. In etwa 1500 Fällen sind Keime schuld, die gegen fast alle Antibiotika gefeit sind. Über die Todesfälle durch multiresistente Keime gibt es keine genaue Statistik. Schließlich kann nur eine Autopsie eindeutig klären, ob die Grunderkrankung oder die Infektion den Menschen getötet hat. „Wir gehen von etwa 4000 Toten aus“, sagt Petra Gastmeier, Direktorin des Instituts für Hygiene und Umweltmedizin der Charité, das gleichzeitig Nationales Referenzzentrum für Krankenhausinfektionen ist. „Vermutlich ist etwa die Hälfte bereits mit multiresistenten Erregern infiziert, wenn sie im Krankenhaus ankommt.“
Die Problemkeime nutzen jede Schwäche
Die Spannbreite reicht dabei von den berüchtigten MRSA-Bakterien – Staphylokokken, die gegen das Mittel Methicillin unempfindlich sind und die längst nicht nur im Krankenhaus, sondern auch in Pflegeheimen und selbst in Fitnessstudios übertragen werden – bis hin zu gramnegativen Keimen wie Klebsiellen und Acinetobacter, die durch eine zusätzliche Zellhülle besser auf Oberflächen überleben können und gegen die es von vornherein weniger Antibiotika gab.
Händehygiene, Einzelzimmer, Screening von Risikopatienten
„Krankenhäuser müssen einen Weg finden, mit dieser Situation umzugehen“, sagt Gastmeier. Sie plädiert dafür, die knappen Mittel vorausschauend einzusetzen. Statt wahllos jeden Patienten auf MRSA zu testen, sei es sinnvoller, den Infektionsschutz zu stärken. Sorgsame Händehygiene sei ein Anfang. „Wir haben seit 2008 eine Menge erreicht. Auf vielen Stationen hat sich der Verbrauch alkoholischer Desinfektionslösungen fast verdoppelt“, sagt sie. Trotzdem ergaben Beobachtungen, dass die Händehygiene nur in 60 bis 70 Prozent der Gelegenheiten konsequent umgesetzt wird. „Das ist so, als würde man in 30 von 100 Fällen eine rote Ampel überfahren, obwohl ein Polizist danebensteht.“
Um Ausbrüche mit widerstandsfähigen Keimen wie Klebsiella pneumoniae und Acinetobacter baumanii zu verhindern, sei auch politischer Wille nötig. Denn die Krankenhäuser brauchen qualifiziertes Personal, um Risikopatienten zu identifizieren und möglichst viele Einzelzimmer, um diese sofort streng zu isolieren. „Es geht nicht darum, nur noch Einzelzimmer zu schaffen“, sagt Gastmeier. Schließlich schätzten viele Kranke den Kontakt zu anderen. Außerdem sei es nicht gut, wenn ohnehin überlastete Pflegekräfte über allzu lange Gänge hetzen müssen, um regelmäßig nach dem Rechten zu sehen. Bei der Planung neuer Gebäude sollten jedoch die neuen Herausforderungen beachtet werden.

© Ulla Schilli
Wie wichtig das ist, zeigt das Beispiel Kiel. Dort konnte Acinetobacter baumanii eine Notlage nutzen. Zwar wussten die Ärzte, dass der aus der Türkei eingeflogene Mann möglicherweise Problemkeime mitbringt. Aber auf der Intensivstation war kein Einzelzimmer mehr frei. Bis seine Testergebnisse vorlagen, wurde der 74-Jährige für kurze Zeit in einem Dreibettzimmer versorgt. Das reichte, um einen Dominoeffekt auszulösen.
Touristen bringen die Problemkeime von Fernreisen zurück nach Deutschland
Es gibt keine Standards, wer als Risikopatient eingestuft wird. Manche Ärzte werden hellhörig, wenn sie vom „Kontakt mit dem Gesundheitswesen“ in Südeuropa oder in fernen Ländern hören. An der Charité gilt das für jeden Patienten, der im Ausland behandelt wurde. Manche Intensivstationen an Unikliniken testen alle Patienten, da sie Schwerkranke übernehmen, die lange in anderen Kliniken oder Pflegeheimen betreut wurden.
Möglicherweise sollte bereits eine Fernreise als Risikofaktor gelten, meint Christoph Lübbert vom Uniklinikum Leipzig. Als sein Team Abstriche bei 225 Fernreisenden machte, fanden die Forscher bei einem Drittel der Rückkehrer Erreger, die gegen Reserveantibiotika resistent sind. Meist waren sie zuvor in Indien oder anderen Ländern Südostasiens, schreiben sie im Fachblatt „International Journal of Medical Microbiology“. Nach sechs Monaten verloren die Touristen die Problemkeime wieder. Sie wurden von anderen verdrängt, schließlich sind besonders wehrhafte Varianten oft nicht so fit wie weniger spezialisierte Mikroben.
Kein Krankenhaus und kein Land kann die Antibiotika-Krise allein bewältigen. Die Weltgesundheitsorganisation will deshalb auf der World Health Assembly einen „Global Action Plan“ verabschieden. Die Ziele sind ehrgeizig: Jeder solle sich für die Bewahrung der Antibiotika verantwortlich fühlen, egal ob es um die Gesundheit von Mensch oder Tier gehe. Um die Ausbreitung resistenter Erreger zu verlangsamen, solle der Infektionsschutz überall auf der Welt gestärkt werden. Trotzdem solle jeder, der Antibiotika braucht, Zugang dazu haben – flankiert durch eine einfachere Diagnostik. Von allen Mitgliedstaaten statt von jedem vierten werden nationale Aktionspläne erwartet, die Schritt für Schritt umgesetzt werden können. Auf dem G-7-Gipfel in Elmau werden die Industrienationen ebenfalls über das Thema beraten. Ein Aspekt ist die Frage, wie die Suche nach dringend benötigten neuen Wirkstoffen gestärkt werden kann.
Eine Vorahnung der post-antibiotischen Ära
„Fachleute für den sorgsamen Umgang mit Antibiotika, die ihre Kollegen beraten, sollten ein Qualitätsmerkmal für jede Klinik sein“, sagt Anette Friedrichs, die an der Uniklinik in Kiel für „Antibiotic Stewardship“ zuständig ist. „Wir können nicht verhindern, dass Patienten mit multiresistenten Keimen zu uns kommen. Aber wir sollten nicht durch unnötigen Gebrauch von Antibiotika provozieren, dass noch mehr Resistenzen entstehen.“
Eine Vorahnung der post-antibiotischen Ära bekamen die Kieler Ärzte Anfang des Jahres. Eine 50-jährige Patientin, die seit Jahren lungenkrank war, brauchte nun dringend eine Lungentransplantation. Gleichzeitig war sie durch den Krankenhausausbruch mit Acinetobacter baumanii besiedelt. Sollte sich die OP-Wunde infizieren, wäre das kaum beherrschbar gewesen. Die Ärzte um Jochen Cremer, Direktor der Klinik für Herz- und Gefäßchirurgie, berieten sich mit Eurotransplant und der Ärztekammer. Die Kontrollgremien überließen ihnen die Entscheidung. „In einer solchen Situation die Verantwortung übernehmen zu müssen, fällt schwer“, sagt Cremer. Doch die Patientin hatte keine andere Chance.
Ende April atmeten alle auf. Die komplizierte OP war geglückt, es gab keine Infektion. Die Patientin erholte sich in einer Reha-Einrichtung und gilt als geheilt. Trotz erschwerender Umstände.
- Erstmals lassen sich Hygienedaten von rund 50 Berliner Krankenhäusern auf dem Portal gesundheitsberater-berlin.de/kliniksuche recherchieren. Zu finden sind die laienverständlich aufbereitete Angaben zur Klinikhygiene in den Trefferlisten, so zum Beispiel in der Tabelle, welche Kliniken Gallenblasen-Operationen vornehmen.
- showPaywall:
- false
- isSubscriber:
- false
- isPaid: